Klippel-Trenaunay綜合征孕婦的麻醉
核心提示:Klippel-Trenaunay綜合征即先天性靜脈畸形肢體肥大綜合征,是一種少見而復雜的先天性周圍血管疾病。本病以肢體深部及淺部靜脈發
Klippel-Trenaunay綜合征即先天性靜脈畸形肢體肥大綜合征,是一種少見而復雜的先天性周圍血管疾病。本病以肢體深部及淺部靜脈發育畸形,皮膚毛細血管瘤、海綿狀血管瘤,骨骼和軟組織過度生長為特征。本病好發于兒童和青少年,癥狀逐漸加重,嚴重影響患者生活質量。



原則上,不建議這樣的患者懷孕。但是,由于醫學知識的缺乏,可能會有這樣的患者懷孕的情況。一旦懷孕,即便堅持到足月,也可能因為子宮本身存在生長畸形、動靜脈畸形、動脈源性血供以及產道異常而被迫剖宮產。
一旦剖宮產,就必然涉及到麻醉。然而,椎管內可能存在血管畸形、甚至血管瘤,加上可能伴發的凝血異常,導致椎管內麻醉風險極高。即便選擇全麻,也存在諸多風險。
下面,我們以實戰病例介紹一下麻醉處理:
女性患者,32歲,90kg,165cm,BMI 35.4,身體狀況 ASA III,胎齡 35周,診斷為 Klippel-Trenaunay 綜合癥。患者外在主要表現為軀干和腰部皮膚血管瘤,左上肢和下肢麻痹。
體格檢查顯示無氣道血管畸形,氣道分級Mallampati 3級,顱腦CT顯示顱內血管瘤。實驗室檢查結果正常,腹部血管斷層造影顯示子宮不規則,有多處靜脈曲張和動脈源性血管以及雙側腎旁靜脈曲張。
動脈源性血管主要是指動脈血管及其相關結構和功能。
病史:哮喘病史,甲減,高血壓。
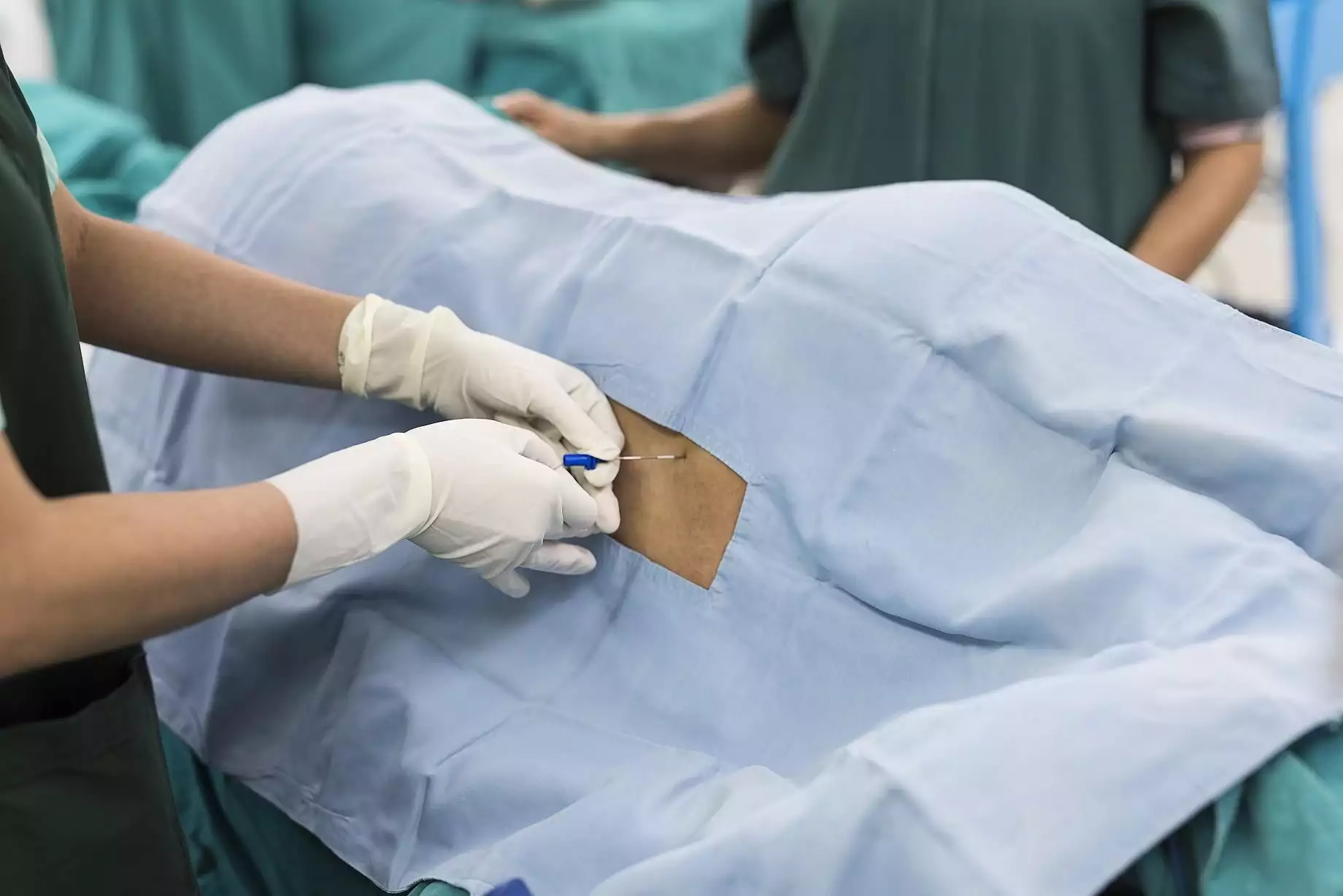
入室后,常規監測血壓、血氧以及心電。由于存在術中大出血可能,為患者建立了有創動靜脈監測。
術中可能發生大出血理由:
患者腹盆腔大量血管畸形以及組織發育異常,剖宮產手術難度增加;妊娠期固有的生理變化,如循環血容量增加、體重增加、肢體水腫、激素水平變化和子宮增大引起的靜脈阻塞,會加重綜合征中的毛細血管畸形和靜脈淤血,伴有內臟充血和出血風險增加,以及血栓栓塞現象;凝血功能異常。
孕婦是嘔吐高發人群,考慮到嘔吐可能改變顱內壓力造成風險,麻醉前使用了預防惡心嘔吐藥物。
這樣的患者本身有凝血系統異常,術中出現DIC風險高,因此備了血細胞、冷沉淀以及血小板。低劑量阿司匹林和低分子肝素的抗凝治療。

麻醉方式選擇全麻,理由:
這個患者后背皮膚血管瘤影響穿刺;術中可能的大出血、DIC以及搶救措施可能導致椎管內血腫;術前的肢體不便,術后可能存在糾紛。
這樣的患者在誘導階段出現嚴重血流動力學改變可能性大,提前準備了種類齊全的血管活性藥物。
盡管氣管內插管也可能出現血腫,但由于患者本身扁桃體腫大不能使用喉罩,加上術中可能的大搶救以及手術時間不確定,氣管內插管是最好選擇。
氣管插管過程,充分吸氧后,提前輸注晶體液500、預注麻黃堿5毫克、順序誘導、選擇對血壓影響小的依托咪酯,快速進行氣管插管。插管一次成功,氣囊注氣量不漏氣為準。
此時,出現嚴重低血壓。加速輸液,同時給于去氧腎。血壓回升后,再次注射麻黃堿5毫克。
切皮前,瑞芬50微克注射。考慮到蘇醒問題,術中未追加肌松藥。
考慮可能術中失血量大,切皮后即開始輸血。
取孩子過程順利,剝離胎盤順利。
由于出血控制相對較好,未進行動脈栓塞以及子宮切除。
但由于這樣的患者有嚴重的動靜脈系統問題,尤其是腹盆腔大量靜脈叢失去子宮壓力后,患者再次出現嚴重低血壓。再次進行升血壓處理,同時抽取動脈血氣糾正酸中毒。
為避免嗆管,選擇深麻醉下拔管。拔管順利,蘇醒好。叮囑復查血常規、凝血各項,將患者送至重癥監護室,以防止可能出現的失血性休克。
麻醉過程看似風輕云淡,甚至有人會說動靜脈穿刺用處不大,但這樣的患者伴隨著巨大的風險,安全是準備充分的結果。如果準備不充分,一旦出現嚴重循環波動、大量失血、凝血系統紊亂、手術時間異常延長、甚至嚴重的嘔吐反應,都可能發生連鎖反應而最終導致嚴重結果。
臨床實戰中,同樣病情的患者可能需要從不同角度評估以及做好麻醉以及搶救預案。本病例拋磚引玉、給大家參考,一些細節旨在提醒大家需要注意的要點。歡迎大家轉發分享,大家共同進步。
【溫馨提示】點個關注,這里有大量專業的醫學科普,為您揭秘手術麻醉的那些事兒~
推薦圖文
推薦資訊
點擊排行